「がん先端治療のうち勝率の高いものを標準治療に定めるまでにどうしても『タイムラグ』が発生する。一刻を争うがん患者にとっては、このタイムラグが極めて重大だということが知られてほしいのです」。
こう語るのは、外科医・免疫学者・漢方専門医のトリプルメジャー医、新見正則先生(新見正則医院 院長)。漢方分野を専門とする薬剤師の笹森有起先生が、がん治療への向き合い方を聞きました。
前編『がん標準治療は「最善の選択肢」ではあるが「最強の最新治療」ではない。「タイムラグ」が生み出す機会損失と不安の土壌、識者の指摘をよくよく聞いてみた【医師×薬剤師】』に続く後編です。
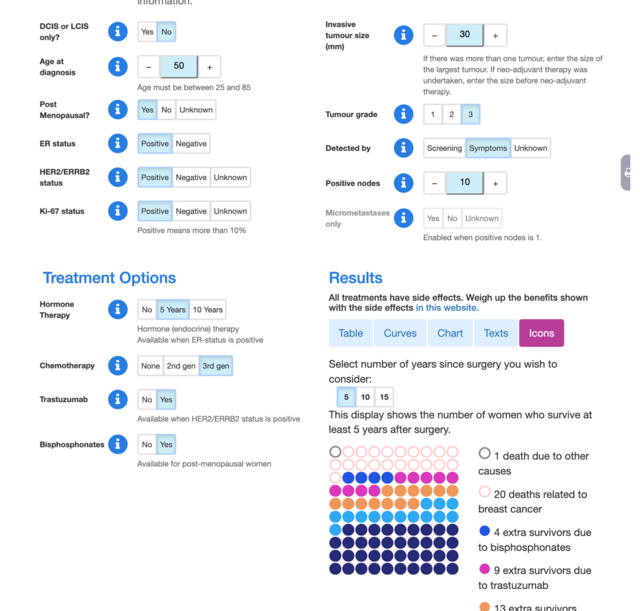
生存率の変化を可視化した「図」を見ると、それぞれの治療の「ご利益」が直感的にわかる
新見・ぼくは自費診療のクリニックを2020年に開院しましたが、訪れる乳がん患者さんには「プレディクト ブレスト キャンサー」というサイトを見ていただきます。
笹森・イギリスの乳がん予後予測サイトですね(日本語での使い方解説はこちら)。
新見・上記は50歳女性、腫瘍サイズ30ミリ、トリプルポジティプ、リンパ節10個プラスで入力した5年生存率です。右下、100個の●で表現されているのが生存率です。
39人は手術だけでも生存します。加えて、ホルモン療法で14人、化学療法で13人、抗HER2剤で9人、骨粗鬆症治療で4人が生存。79人まで生存者が増えました。しかし21人はいずれにせよ死去し、1人はがんとは関係ない原因で死去するという予想です。
笹森・治療を足すごとに生存率が上がるのですね。運が上がっていくという言葉が視覚的に実感できますね。
新見・ただし、問題はこれらは「100人中何人」という確率の話である点です。仮に100人中80人が無事という確率であっても、患者さんにとっては「いま自分の受けているこの治療が自分に奏功するか」だけが重要ですよね。奏功率100%の「冴えた治療」以外は、極論すればすべて「五分五分」に感じるのではないでしょうか。
笹森・その患者さんにあうのかどうかは治療してみないとわからない、確かにこれは運と言えるかもしれません。
新見・箱の中に入れた100の球からランダムに引き当てた結果が上図だと考えてください。ぼくたち研究者、医療者はハズレ球を当たり球に変える努力をしてきましたが、残念ながら全部を当たり球にできていない。手術だけではハズレ球になる61球を、患者さんは少しでも当たり球にしたい。野球だってアウトになるかもしれない球でもまずは全力で走る、もしかしたら敵のエラーでセーフになるかもしれない、そこに賭ける。
笹森・それは私も患者になったならば同様に感じると思います。こうした努力の積み上げで差が出るならば努力をしたいという気持ちですよね。
新見・そう、医療者はその「少しでも確率を上げたい」患者さんの気持ちをわかってあげないとならないし、仮にステージ4でも「はい緩和」ではなく、最後の最後まで希望を持って進まねばならない、ぼくはそう思います。なぜなら、免疫学者の視点から、免疫は気持ちの影響を大きく受けることがわかっているからです。散歩をしたら、日光浴をしたら、ビタミンDを飲んだら、ちょっと免疫にご利益があるかもしれない。確たるエビデンスはなくてもおそらく確からしいこうしたちょっとずつのいいことを、希望を持って患者さんに伝えていかないとならないのではないかと思うのです。
医師には単剤の創薬はできないが、「多成分薬剤」を組み合わせての創薬はできる

笹森・本来は運に左右されない治療を作るのが医療サイドが目指すべきゴールであり責任だ、それを志さずに、たとえば「ビタミンDはがんにはさほど意味がない」などとは言ってくれるな、ということですね?
新見・そもそも、治療を受けることそのものが運を上げます。中でも標準治療はエビデンスレベルに疑いの出ない合意の取れた治療であり、誰もこれを否定しない。ぼくだってそこには大賛成しています。ただし、標準治療は最新の知見が反映された治療ではない、仕組み上直近5年の結果は反映されていないというのも間違いのない事実です。
笹森・その5年の間にもっと確率を上げてくれる何かが見つかっているかもしれないということですね。
新見・そう。この点を無視して標準治療絶対論のようになってしまう点は大きな問題です。前述のビタミンDはコロナを機に免疫機構との関連が着目され、急激に推奨されるようになりましたが、その前はほぼ誰も話していなかったことを思い出してほしい。乳がんでいえば、乳房再建は「そんなものは不要」と言っていた医療者が保険適用になった瞬間に「そうですよね、必要でしたよね」と豹変しませんでしたか?
笹森・しかし、患者さんの体力や費用負担も考えて、思いやりで不要と言っていたケースもあると思います。
新見・そう、重要なのは、ここまでお話ししたすべては基本が善意であるという点です。つまり、何を是とするかの線引きはとても難しいということ。より日常的な話をすれば、保険適用にするため敢えて保険病名で診断する例なんてどこにでもあります。それに比べれば公費を使うわけでもない自費診療は個人の自由であり、補完医療を取り入れた人を責め立てるような風潮はどうなのかと思うのです。
笹森・補完医療となると、標準治療をやめてしまうようなケースも聞きます。抗がん剤をやめて免疫細胞療法にする、というような。
新見・それは医療がどのように運を上げるのかをきちんと教えてもらえなかった結果ですよね。何にせよ、いろんなことを知っておいたほうがいいのです。複数の視座をもって視野を広く、視界をクリアに。山を見ないと山の全貌はわかりません。これを怠って狭いところで議論するから排外主義が起き、医療でいえば保険診療が是で自費診療はすべて悪となってしまう。
笹森・そうではない、どちらにも運に関与するものがあるのではないかと考えるのが、その視座だということでしょうか。
新見・ペニシリンのように正解があれば問題は起きない、それを作るのがぼくたち研究者、医療者の仕事ですが、それを放棄して「緩和に行ってください」はないですよ。緩和も医療というのはその通りですが、でも患者さんが見捨てられたという意味に取るような言い方はしてはならない。
ここまで話して手前みそですが、ぼくは2020年に開院し、そこからフアイアという成分の普及をしています。これは肝がんに対して1000名規模の大規模臨床を勝ち抜いたエビデンスのある成分で、重篤な副作用がない点が素晴らしい。どこかに副作用がなくて、他の治療の邪魔をせず、生存確率を上げてくれるものがないかと探し求めたぼくが、免疫学者を経て漢方も勉強して、多成分製剤の可能性を追求する中で巡り合ったものです。
別にこれでなければならないわけではなく、もっといいものをまだまだ探し求めていて、たとえば冬虫夏草なども相当よさそうだけれどまだ確たるエビデンスがない。いまフアイアがいちばん可能性があるのですが、これらはまとめて「補完医療」として否定されます。
笹森・そうですね、2012年に厚労省が策定した『がんの補完代替医療ガイドブック』でも好意的な内容ではありません。
新見・その通り、否定側が典拠にするのはその、2012年に厚労省が作成したガイドブックです。フアイアのエビデンスが出たのは2018年、このずいぶんあとです。一般にガイドライン類は編集に2年ほどかかることを考えると、この15年分くらいの研究の進歩を一緒くたに否定しているわけです。
笹森・ガイドライン類が更新されれば肯定されるかもしれないものと、すでに明らかに効果がないと否定されたもの、すべてが一緒になっている点を指摘しているのですね?
新見・ガイドラインに書いてあるからと思考停止するのは科学的な態度だとは思えない。ぼくは現在、自費診療の乳がん治療のセカンドオピニオン外来を持っています。患者さんと前述の「プレディクト~」を入力しながらカウンセリングしますが、そもそも手術がイヤだという人がいらしてもそれを否定しない。かわりになぜ手術がイヤなのかはじっくりうかがいます。するとたとえば「犬を飼っているから1週間も家を空けられない」という話がぽろっと出てくる。「じゃあ日帰りならいいの?」「もちろん、日帰りなら検討します」と覆っていきます。代替案の提示ができるわけです。
「効かないことの証明」はできない。冴えない以上は「確率を上げていく」ことが重要ではないのか

笹森・逆に、「プレディクト~」を見た結果、治療をやめるという人は出ないのですか?
新見・出ますよ。たった5%しか運が変わらないなら、髪も抜けるつらい抗がん剤はやめたいという人も出ます。それもあなたの判断としていいと思うとぼくは肯定します。なのですが、他の方法でどのくらい運が上がるのかを一つ一ついっしょに検討するうち、患者さんたちは自分で治療方法を選択するとはどういうことなのかを体得します。確率と自分の関係性を肌身で理解できるようになると、結果的にだいたい「具合のよい」治療に落ち着きます。標準治療プラスアルファの方法です。
笹森・そこまではかなり長い時間がかかるのではと思います。なぜそのような手間のかかる診療を始めたのですか?
新見・ぼくは定年まで5年残して退職して開業しました。長年がんの治療に向き合った結果、とことん説明しじゅうぶんに納得して治療を選んでもらう前向きな希望こそが生命予後を上げると確信を持ったから、そして、時間の限られる保険診療ではそれは到底実現できないと結論づけたからです。冴えた治療がない以上、行うべきは現場での創薬研究と、このような治療への向き合いの補助であり、両方できるのがセカンドオピニオン外来でした。
笹森・よく理解できました。しかし、保険制度の中での治療が主流である現在の日本で、誰でもそうしたセカンドオピニオンの恩恵を受けられるわけではありません。
新見・もちろんです、ぼくはぼくの人生を歩んだからこの結論に達した。これをきみもやりなさいと言うわけではない。ただ、いろいろな立ち位置の人、価値観の人がいて、それぞれ理屈がいろいろあるんだということをよくわかっていれば、2012年のガイドラインに記載がないことを根拠とすることに対してひとつ視座が生まれるのではないかと思います。
笹森・なのですが、たとえば詐欺商品に近いであろう「がんに効く水」のようなものをどう弁別すればいいのでしょうか?
新見・それは本当に効かないのですか? 極論をいうと「ない」を証明すること、いわゆる「悪魔の証明」は理論上できません。効かないとわかっているものを効くと言い張るのは嘘ですから論外ですが、そもそも科学者は「効かないことの証明」ができないのだということを理解していてほしい。できるのは「これはどうやらよさそうだよ」「こっちはいまひとつかもしれないよ」という傾向の判断。その確からしさの多数決が標準療法、ただし最低5年遅れ。
ぼくは5年間、オックスフォード大学で移植免疫学の博士号、Ph.D課程に在籍する間にこの「悪魔の証明」にまつわる科学の向き合い方を教わりました。Ph.Dとは哲学博士、つまりものの考え方を知っているという意味であり、Ph.D課程とはものの考え方を教えてくれる課程でした。批判すること、否定することは本来はとても大変なこと、しかし実験をすれば結果が出る。これを積み重ねれば確からしさの確率を上げていける。1000名規模のランダム化試験を生存率で勝ち抜いたエビデンスを持つフアイアがどの程度確かであろうかは、ここまでお読みになった方にはわかるのではと思います。
笹森・今日は長いお時間本当にありがとうございました。
前編>>>がん標準治療は「最善の選択肢」ではあるが「最強の最新治療」ではない。「タイムラグ」が生み出す機会損失と不安の土壌、識者の指摘をよくよく聞いてみた【医師×薬剤師】

■新見正則医院 院長 新見正則先生
新見正則医院 院長。1985年慶應義塾大学医学部卒業。1998年移植免疫学にて英国オックスフォード大学医学博士取得(Doctor of Philosophy)。2002年より帝京大学医学部博士課程指導教授(外科学、移植免疫学、東洋医学)。2013年イグノーベル医学賞受賞(脳と免疫)。20代は外科医、30代は免疫学者、40代は漢方医として研鑽を積む。『フローチャート整形外科漢方薬』はAmazonで三冠(東洋医学、整形外科、臨床外科)獲得。

■薬剤師 笹森有起先生
薬剤師、漢方薬・生薬認定薬剤師。日本薬科大学「漢方アロマ:漢方医療従事者専攻コース」非常勤講師。看護管理者・看護教育者のための専門誌『看護展望』にて「漢方で癒されよう」を連載中。